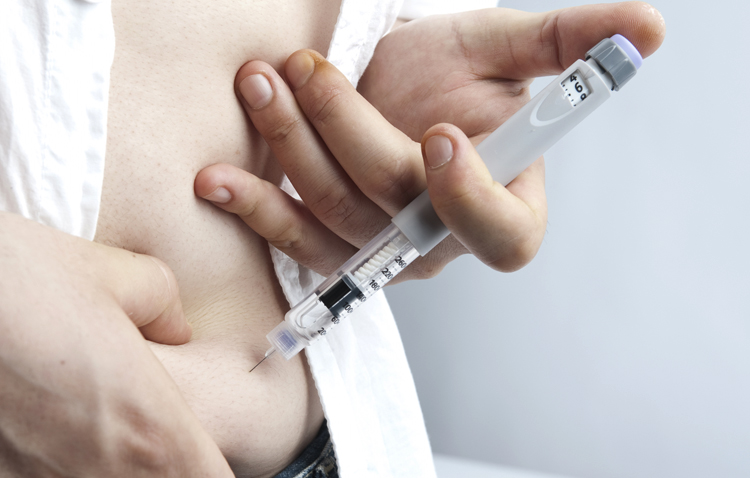
Инсулин жизненно важен для большой группы людей. Без него человек, больной сахарным диабетом может умереть, ведь это единственный метод лечения, у которого пока нет аналогов. При этом у 20% людей, использование этого препарата вызывает аллергические реакции разной степени сложности. Чаще всего этому подвержены молодые девушки, реже – пожилые люди старше 60 лет.
Причины возникновения
В зависимости от степени очистки и примесей инсулин бывает нескольких вариантов – человеческий, рекомбинантный, бычий и свиной. Большинство реакций возникают на сам препарат, гораздо меньше на вещества, содержащиеся в его составе, такие как цинк, протамин. Человеческий наименее аллергенный, тогда как самое большое число негативных последствий зафиксировано при применении бычьего. В последние годы используются высокоочищенные инсулины, в составе которых проинсулина не больше 10 мкг/г, что повлияло на улучшение ситуации с инсулиновой аллергией в целом.
Повышенную чувствительность вызывают антитела различных классов. Иммуноглобулины Е ответственны за анафилаксию, IgG за местные аллергические реакции, а цинк за аллергию замедленного типа, о которой подробнее будет рассказано ниже.
Местные реакции также могут быть из-за неправильного использования, например травмировании кожи толстой иглой или плохо выбранным местом введения препарата.
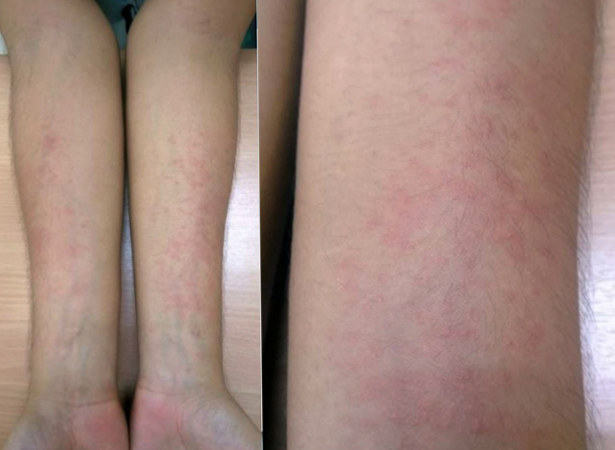
Формы аллергии
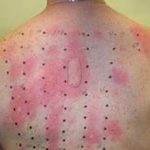
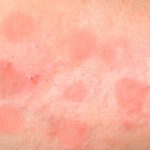
Немедленная – возникает спустя 15-30 минут после введения инсулина в виде сильного зуда или изменения кожного покрова: дерматита, крапивницы или покраснения в месте инъекции.
Замедленная – до появления симптомов могут пройти сутки и более .
Замедленная бывает трех видов:
- Местная — поражено только место укола.
- Системная – затронуты другие участки.
- Комбинированная – затронуто как место укола так и другие части тела.
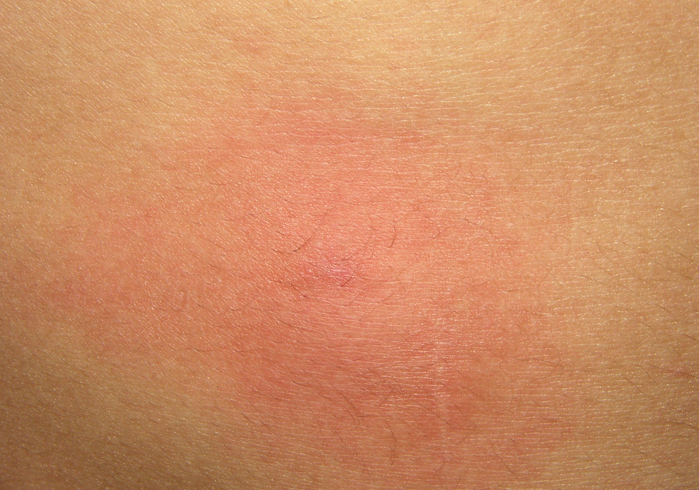
Обычно аллергия выражается только в изменении кожного покрова, но возможны и более сильные и опасные последствия, вроде анафилактического шока.
У небольшой группы людей прием медикамента провоцирует генерализированную реакцию, характеризующуюся такими неприятными симптомами как:
- Незначительное увеличение температуры.
- Слабость.
- Усталость.
- Нарушение пищеварения.
- Боль в суставах.
- Спазм бронхов.
- Увеличенные лимфоузлы.

В редких случаях могут возникнуть такие серьезные реакции, как:
- Очень высокая температура.
- Некроз подкожных тканей.
- Отек легочной ткани.
Диагностика
Наличие аллергии на инсулин определяет врач-иммунолог или аллерголог на основе анализа симптоматики и анамнеза. Для более точного диагноза также потребуется:
- Сдать кровь (общий анализ, на уровень сахара и на определение уровня иммуноглобулинов),
- Исключить заболевания кожи и крови, инфекции, кожный зуд как следствие печеночной недостаточности.
- Сделать пробы небольших доз всех типов. Реакция определяется спустя час после процедуры по выраженности и размеру образовавшейся папулы.
Лечение аллергии
Лечение назначается только врачом в зависимости от вида аллергии.
Симптомы легкой степени тяжести проходят без вмешательства в течение 40-60 минут. Если проявления держатся длительное время и становятся хуже с каждым разом, то необходимо начать прием антигистаминных лекарств, таких как димедрол и супрастин.
Инъекции делаются чаще, в различные участки тела, дозировка уменьшается. Если это не помогает, то бычий или свиной инсулин заменяется на очищенный человеческий, в составе которого нет цинка.
При системной реакции в срочном порядке вводится адреналин, антигистаминные, а также помещение в стационар, где будет обеспечена поддержка дыхания и кровообращения.
Так как полностью отказаться от использования препарата больному диабетом невозможно, то дозировка временно снижается в несколько раз, а затем постепенно. После стабилизации состояния, производится постепенное (обычно за два дня) возвращение к прежней норме.
Если из-за анафилактического шока препарат был полностью отменен, то перед возобновлением лечения, рекомендуется следующее:
- Выполнить пробы всех вариантов лекарства.
- Выбрать подходящее (вызывающее меньше последствий)
- Попробовать минимальную дозу.
- Повышать дозу не спеша, контролируя состояние больного с помощью анализа крови.
Если лечение оказалось неэффективным, то инсулин вводят одновременно с гидрокортизоном.
Уменьшение дозы
При необходимости уменьшить дозировку, пациенту назначают низкоуглеводную диету, при которой все, включая сложные углеводы употребляются в ограниченном количестве. Все продукты, которые могут спровоцировать или усилить аллергию, из рациона исключаются, к таким относятся:
- Молоко, яйца, сыр.
- Мед, кофе, алкоголь.
- Копченое, консервированное, острое.
- Помидоры, баклажаны, красный перец.
- Икра и морепродукты.
В меню остаются:
- Кисломолочные напитки.
- Творог.
- Нежирное мясо.
- Из рыб: треска и окунь.
- Из овощей: капуста, кабачки, огурцы и брокколи.
Некоторые из перечисленных симптомов могут свидетельствовать не об аллергии, а о передозировке лекарства.
Симптомы передозировки:
- Тремор пальцев.
- Учащенный пульс.
- Ночная потливость.
- Утренняя головная боль.
- Депрессия.
В исключительных случаях передозировка может приводить к ночному диурезу и энурезу, росту аппетита и веса, утренней гипергликемии.
Важно помнить, что аллергия может иметь серьезные последствия для организма, поэтому важно перед приемом препарата пройти тщательное обследование и подобрать подходящий вид инсулина.